
C o n t e n i d o d i s p o n i b l e e n h t t p : / / www. n e umo l o g i a - p e d i a t r i c a . cl
9 7
Neumol Pediatr 2014; 9 (3): 95-101
Tratamiento quirúrgico del empiema pleural
I.- Fase exudativa
Hay acumulación de líquido inflamatorio con características de
exudado, con aspecto seroso y generalmente estéril. Contiene
glóbulos blancos en cantidad menor a 1.000 por mm3,
deshidrogenasa láctica con más de 500 unidades, el pH es
mayor a 7.3, la glucosa está entre 40 y 60 mg/ dl y en la tinción
de Gram no se encuentran agentes bacterianos. Es un líquido
fácil de drenar, que no interfiere con la expansión pulmonar
cuando su volumen es escaso. Ésta fase puede durar tan sólo
24 a 72 horas (12).
II.- Fase fibrinopurulenta
El líquido cambia de características de exudado a fibrinopurulento
con aspecto turbio o purulento y con presencia de gérmenes.
También cambian las características físico-químicas: hay mayor
número de glóbulos blancos que pueden sobrepasan los 5.000
por mm3, la deshidrogenasa láctica se eleva sobre 1.000
unidades, el pH es más ácido llegando incluso 7.1 o menor, al
Gram hay gérmenes aunque el cultivo puede estar negativo por
el uso de antibióticos y la glucosa baja a menos de 40 mg/dl, por
el consumo como energético de las bacterias.
En la medida que el líquido pleural purulento se acidifica, se
espesa y aparecen tabiques que subdividen el espacio pleural
en múltiples loculaciones. La fibrina se deposita sobre las
pleuras especialmente en las áreas de decúbito, comenzándose
a formar un
peel
o cáscara de fibrina delgada y poco elástica
la que termina por engrosarse y restringir progresivamente
la expansión pulmonar, disminuyendo la capacidad de
intercambio de oxígeno en ese pulmón, volviendose inefectiva
la kinesioterapia ipsilateral. Los niveles de antibióticos son bajos
en el líquido pleural y las condiciones físico-químicas los hacen
menos efectivos, como sucede con los aminoglicósidos (13).
Ésta fase puede durar 7 a 10 días.
III.- Fase de organización o fibrosis
De proseguir el proceso su curso natural, se llega a la fase de
organización o fibrosis en la cual el líquido pleural cada vez
es menor hasta desaparecer, los leucocitos están en cantidad
variable, la deshidrogenasa láctica se mantiene en niveles
variables, el pH y la glucosa pueden permanecer bajos o
normalizarse y puede o no haber bacterias en la tinción de Gram,
csegún el uso de antibióticos.
Los fibroblastos proliferan en ambas pleuras, produciéndose
una membrana o cáscara de fibrina que es más gruesa y rígida,
conocida como
peel
. Además se observa un gran aumento de
capilares de neoformación entre el peel o cáscara fibrosa y la
pleura visceral, entre la cuarta a quinta e incluso sexta semana
de iniciado el empiema. La fibrosis aumenta progresivamente
hasta que finalmente el pulmón queda atrapado e inmovilizado
firmemente, lo que le impide su normal expansión. El empiema
se transforma en un proceso crónico, con un pulmón perfundido
pero no ventilado.
DIAGNÓSTICO CLÍNICO
Los síntomas y signos del empiema pleural son generalmente
difíciles de diferenciar de los de una neumonía ya que se
observa fiebre, malestar general, disnea, dolor torácico con la
respiración, habitualmente tos productiva y excepcionalmente
cianosis. Puede haber distensión abdominal por íleo que puede
aumentar la dificultad respiratoria. Al examen físico los signos
también son similares a los de una neumonía como taquipnea
con retracción en grado variable, tope inspiratorio, disminución
en mayor o menor grado del murmullo pulmonar; además de
crépitos, soplo tubario, matidez a la percusión, por lo que debe
ser evaluado con radiografía de tórax (14). El empiema debe
sospecharse siempre cuando un niño/a con neumonía no mejora
con la terapia antibiótica o sus síntomas empeoran después de
signos iniciales de mejoría. Las alzas térmicas en agujas, el
requerimiento de oxígeno y la leucocitosis son sugerentes de un
derrame pleural paraneumónico infectado.
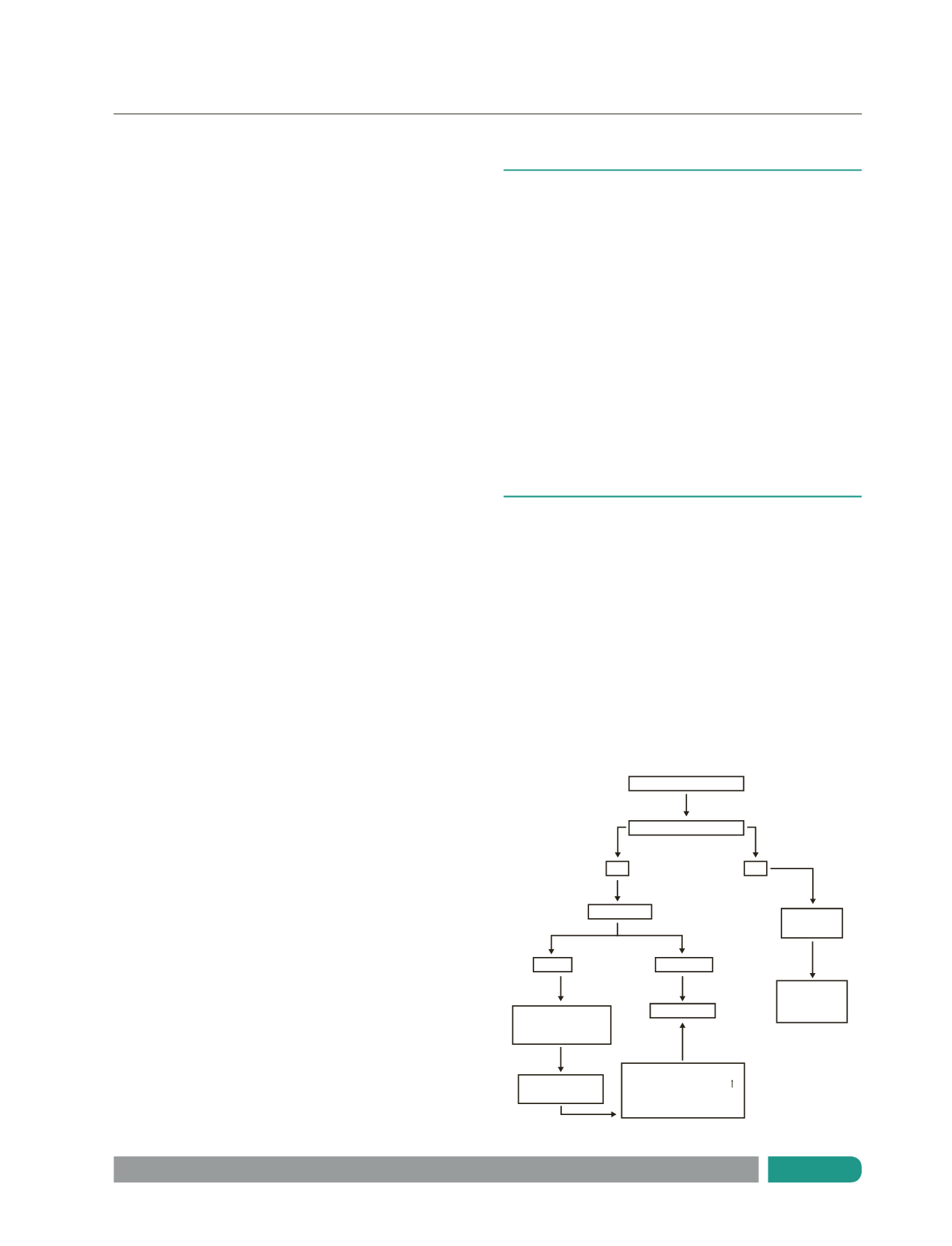
EVALUACIÓN Y ESTUDIO
La radiología (Algoritmo Nº 1) constituye un elemento de valiosa
ayuda para determinar la presencia de ocupación del espacio
pleural por líquido. Según la distribución de este en el espacio
pleural, el clínico puede determinar si éste líquido está libre o
no, y así poder definir qué tratamiento es el más apropiado para
el niño. Si en la radiografía en posición de pie hay ocupación
del espacio pleural con la clásica curva de Damoiseau
debemos asumir que dicho líquido podría estar libre en el seno
costofrénico comprometido pero si el derrame no tiene la típica
curva señalada, lo más probable que el líquido ya esté tabicado.
Sin embargo, las radiografías por sí solas no pueden diferenciar
empiema de derrame paraneumónico (15).
Rx Tórax por Neumonía
Derrame plaural
Ultrasonido
Tratamiento
Antibiótico
Control clínico
y/o
radiológico
Control clínico y
radiológico
Libre
Mantener Antibiótico
+
Punción y/o Drenaje
Drenaje parcial +
Fiebre, leucocitosis, PCR
48 - 72 horas
Considerar VATS según caso
Tabicado
Videocirugía
Sí
No
Algoritmo Nº1
Uso de imágenes para manejo del derrame pleural.
















