
38
monar
2
, son conceptos que han ido cambiando y
con los cuales médicos neumólogos y especialis-
tas en medicina interna deberían estar familiariza-
dos. La derivación temprana a un centro de tras-
plante es esencial; con un tiempo adecuado que
permita un buen estudio del potencial candidato,
además de conocer e informar al paciente y su
familia de los riesgos y beneficios del trasplante,
de identificar contraindicaciones y una serie fac-
tores de riesgo corregibles pre trasplante que se
asocian a peor resultado post trasplante como: en-
fermedad coronaria, estado nutricional, diabetes
mal controlada, etc. Existen guías recientes sobre
recomendaciones de selección de candidatos para
trasplante pulmonar
2,3
; la mayor parte de éstas se
basan en recomendaciones de expertos, estudios
retrospectivos y registros internacionales.
La referencia, estudio y selección del potencial
candidato debe entenderse como un proceso que
requiere etapas; con decisiones y evaluaciones
multidisciplinarias que permitan que el trasplan-
te en un candidato bien seleccionado logre su
principal objetivo que es mejorar la sobrevida
acompañado de una mejoría en la calidad de vida.
Esta revisión es una actualización de los crite-
rios internacionales de referencia de un paciente
a un centro de trasplante, además, enfatiza una
serie de aspectos claves que deben ser conside-
rados a la hora de decidir si un paciente es buen
candidato para trasplante como edad, estado
nutricional, cirugías previas y comorbilidades
que pueden tener impacto en los resultados del
trasplante.
Indicaciones de trasplante
Pacientes aquejados de una enfermedad respi-
ratoria crónica y no neoplásica en fase avanzada,
que se encuentren en insuficiencia respiratoria,
donde se hayan agotado las herramientas terapéu-
ticas y que tenga una probabilidad alta de muerte
en un corto período de tiempo, son suceptibles de
ser evaluados para un eventual trasplante. Según
el registro de la ISHLT las principales indicacio-
nes de trasplante son la enfermedad pulmonar
obstructiva crónica (31%), la enfermedad pul-
monar difusa (30%) y la Fibrosis Quística (FQ)
(16%). Menos frecuentes son la Hipertensión
Pulmonar (4,4%), Sarcoidosis 2,5% y la Linfan-
gioleiomiomatosis (LAM) (1%)
1
.
Etapas del trasplante pulmonar
Los objetivos del trasplante son prolongar la
supervivencia y mejorar la calidad de vida del
paciente. Para lograr esto, es esencial entender
que el trasplante es un proceso que requiere el
compromiso del médico y del hospital que deriva
al paciente, del equipo multidisciplinario del cen-
tro de trasplante y del propio paciente con el so-
porte social y familiar que es necesario pre y post
trasplante. La evaluación adecuada del paciente
permitirá decidir de mejor manera el momento
óptimo de inclusión a lista para trasplante. El
objetivo no es trasplantar al paciente ni muy pre-
coz dentro de la evolución de su enfermedad ni
muy tardíamente donde el paciente se encuentre
tan grave o frágil en que el riesgo operatorio sea
muy alto o que determine que las posibilidades
de supervivencia a corto y mediano plazo sean
mínimas.
El proceso del trasplante involucra varias
etapas:
a) Referencia
El momento de la derivación dependerá de
la enfermedad de base. Hay patologías como la
Fibrosis Pulmonar que son de rápida progresión
J. Melo T. et al.
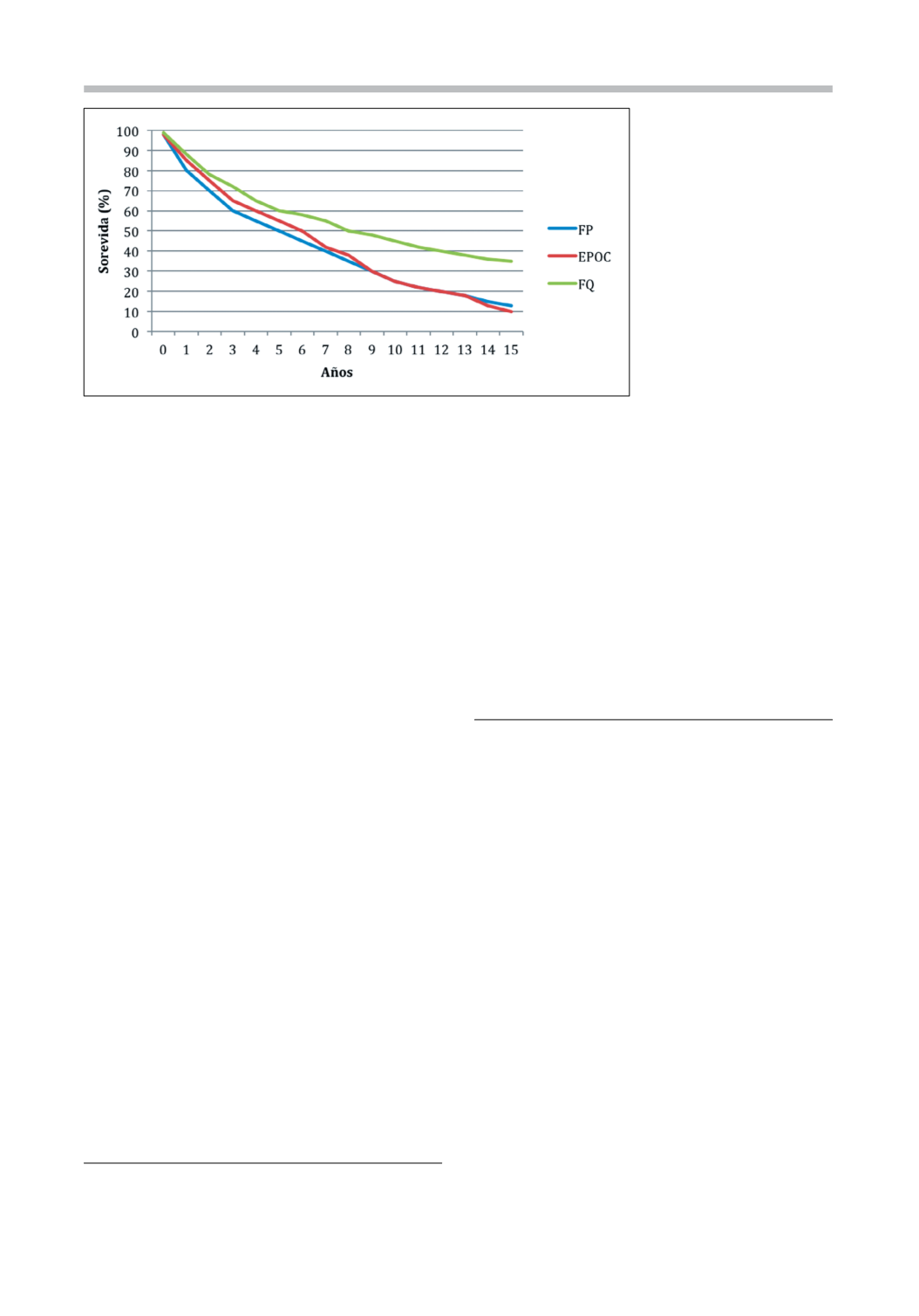
Figura 1.
Sobrevida de pa-
cientes con trasplante pulmo-
nar según diagnóstico. FQ:
Fibrosis Quística; EPOC:
Enfermedad Pulmonar Obs-
tructiva Crónica; FP: Fibrosis
Pulmonar. Sobrevida prome-
dio: FQ: 8,3 años; EPOC: 5,5
años; FP: 4,7 años. Modifica-
da de Yusen et al
1
.
Rev Chil Enferm Respir 2017; 33: 37-46


















