
(+) con el pronóstico y respuesta al tratamiento por lo que
podría tener un rol importante en el seguimiento de niños con
esa enfermedad (13-15).
MÉTODO PARA MEDIR UNA RBD
No existe consenso sobre medicamentos, dosis y modo de
administrar el broncodilatador para evaluar esta respuesta. Las
recomendaciones según las últimas guías son las siguientes (1):
Luego de obtener al menos 3 maniobras espirométricas basales
aceptables y por lo menos 2 con criterios de repetibilidad,
(variabilidad menor de 5% en CVF y VEF1), se administra una
dosis de 100 ug de salbutamol en inhalador de dosis medida con
aerocámara valvulada realizando una inspiración a capacidad
pulmonar total y manteniendo en apnea por 5 a 10 segundos
(escolares y adolescentes). Repetir después de un intervalo de
30 segundos por 3 veces más hasta una dosis total de 400 ug
de salbutamol.
Luego de 10-15 minutos se repiten 3 maniobras espirométricas
para evaluar respuesta broncodilatadora.
Se debe suspender medicamentos broncodilatadores, ya sean
β
2 agonistas o anticolinérgicos de acción corta o prolongada
mínimo 6 horas y 12 horas respectivamente, previo al examen.
DEFINICIÓN DE RBD EN NIÑOS
En adultos la RBD (+) se define por el aumento post-
broncodilatador en VEF1 y/o CVF > 12% y/o un aumento absoluto
de estos en más de 200 ml, comparado con sus respectivos
valores basales (Figura 1). Sin embargo no se encuentran
definiciones precisas al respecto en niños (5).
En relación a los cambios en flujos espiratorios, no hay una
recomendación en guías internacionales y deberían ser
considerados sólo secundariamente al evaluar RBD. Los
cambios en FEF 25-75 dependen de la CVF por lo tanto cualquier
variación de ésta produce cambios importantes en los flujos
espiratorios. En guías nacionales se considera una RBD positiva
(+) a un aumento mayor de 30% del FEF 25-75 en condiciones
de iso- volumen en CVF (11, 12, 16).
En pediatría se ha observado que cambios entre 10 a 12%
en VEF1 se acompañan de un cambio importante en la forma
de la curva flujo/volumen espiratoria y de aumento en flujos
espiratorios sobre 30% (16), por lo tanto se ha sugerido
considerar también RBD (+) a cambios del VEF1 entre 10% a
12% asociado a cambios significativos en flujos FEF25-75, FEF
50 y cambios en la forma de la curva flujo-volumen (17).
En adultos cambios < de 8% en VEF1 o < de 150 ml se atribuyen
a variabilidad normal que puede ocurrir entre las mediciones y
por lo tanto se definió utilizar como cambio absoluto un cambio
mayor a 200 ml. En niños los cambios en valores absolutos de
VEF1 y CVF > de 200 ml pueden corresponder hasta un 20%
de cambio en VEF1 o CVF y por lo tanto no debería considerarse
tal cifra.
A pesar de aceptarse internacionalmente estos valores, no existe
actualmente un consenso sobre que constituye reversibilidad en
personas con obstrucción al flujo aéreo en adultos y menos en
niños.
La elección de 12% de cambio en VEF1 en adultos se basa en
un concepto estadístico y no fisiológico. El cambio significativo
debe ser mayor que el coeficiente normal de variabilidad de las
medidas. Es decir que es altamente probable que este cambio
no ocurra por el azar. Sin embargo la respuesta broncodilatadora
es una respuesta fisiológica integrada que involucra el epitelio
de vía aérea, nervios, músculo liso bronquial y mediadores y
por lo tanto sería mucho más complejo que sólo un concepto
estadístico.
Por ejemplo si un niño repite 10 veces un cambio post
broncodilatador de 10% es muy poco probable que esto se
C o n t e n i d o d i s p o n i b l e e n h t t p : / / www. n e umo l o g i a - p e d i a t r i c a . cl
5 2
Neumol Pediatr 2014; 9 (2): 51-54
Respuesta broncodilatadora en niños asmáticos
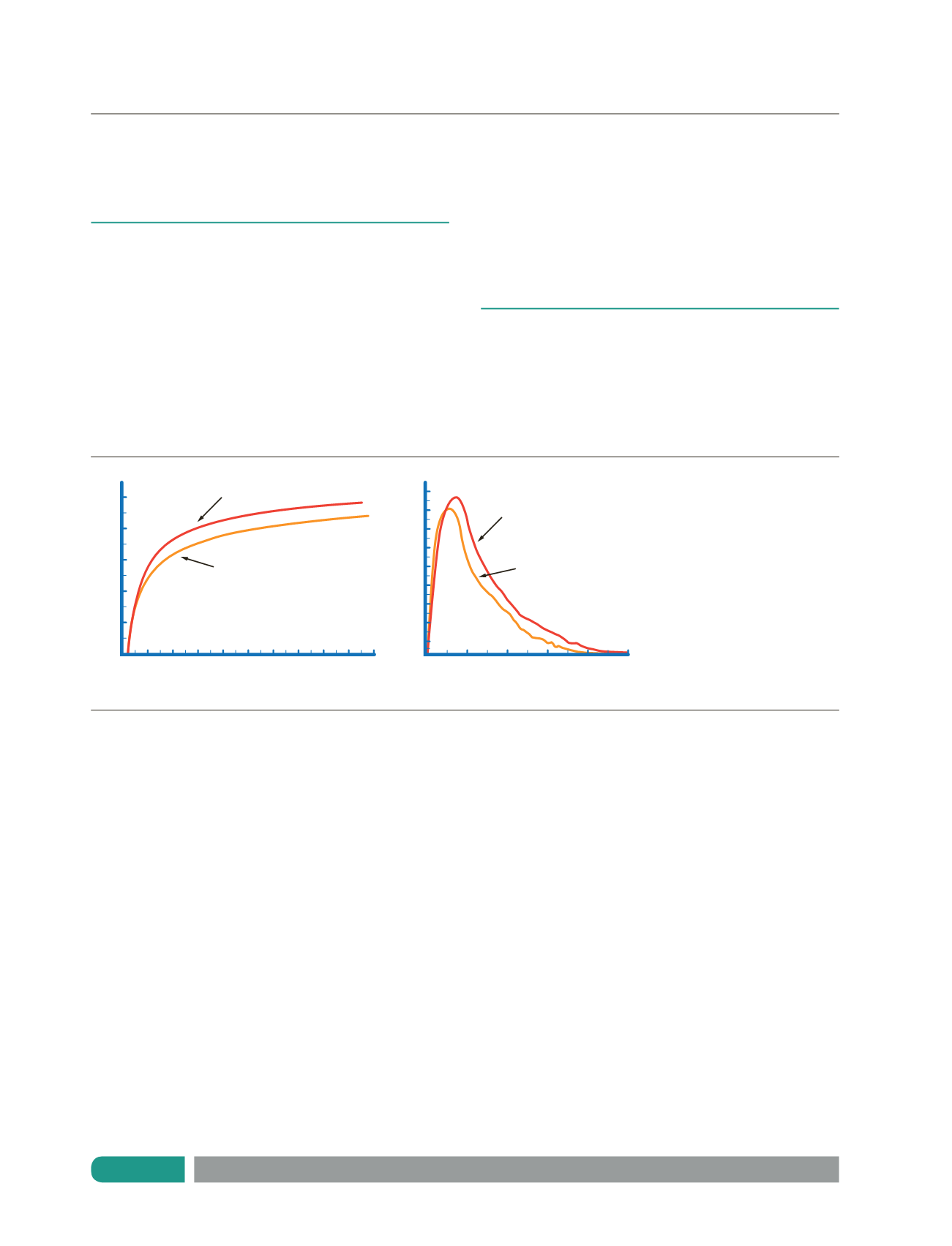
Figura 1:
Curvas volumen/tiempo
y flujo/volumen con respuesta a
broncodilatador.
5
volumen (I)
POST BRONCODILATADOR
PRE BRONCODILATADOR
Pre VEF1 2,71 I
Post VEF1 3,07 I (aumento 13%)
tiempo (s)
4
3
2
1
0
1 2 3 4 5 6 7 8 9 10
5
flujo (I/s)
POST BRONCODILATADOR
Pre VEF1 2,71 I
Post VEF1 3,07 I (aumento 13%)
PRE BRONCODILATADOR
volumen (I)
4
3
2
9
8
7
6
1
0
1
2
3
4
5
















