Explicando las alergias (o la hipótesis de la vitamina)
El descubrimiento de algunas vitaminas, así como el conocimiento de ciertas enfermedades por déficit de muchas de ellas, y el desarrollo de investigaciones en este campo, ha contribuido a importantes descubrimientos para mejorar la alimentación y la salud de la personas. Por ejemplo, se sabe que la vitamina A (retinol) es esencial en la fisiología de los vertebrados, y su carencia representa un importante problema de salud, especialmente en muchos países del tercer mundo.
Recientes resultados en investigaciones en animales también han indicado la existencia de una nueva vía fisiológica para la citoquina Th2, generando la intrigante hipótesis de que la ingesta de vitaminas puede influir en la presencia o manifestación de enfermedades atópicas. Por lo tanto, la presentación tópica del antagonista del receptor del ácido retinoico, podría ser considerada como una estrategia terapéutica para el tratamiento de las afección alérgicas.
Ácido retinoico, Th2 e inflamación
En los seres humanos, la vitamina A (retinol y sus ésteres) es directamente ingerida de la carne y los pescados, o, como beta-carotenos (provitamina A), a partir de los vegetales. El retinol y sus metabolitos activos, el ácido retinoico (AR) y retinal, tienen importantes efectos biológicos sobre el crecimiento celular y la diferenciación, reproducción, el sistema de desarrollo de la visión y la regulación inmune. En particular, regula la defensa inmune contra las infecciones, la inflamación, las funciones de la barrera epitelial, la función de los linfocitos y el tráfico en el intestino. La relevancia clínica de estos hallazgos se ve reforzada por las observaciones de que la deficiencia de vitamina A compromete gravemente la defensa de las personas, y que los suplementos pueden corregir estas anomalías.
La capacidad del retinol para controlar el crecimiento y el desarrollo depende del paso de retinol a AR, el cual es capaz de funcionar como un ligando para la señalización de los receptores retinoides a través de los receptores nucleares RAR y RXR. Estudios genéticos en ratones han revelado que la alcohol deshidrogenasa citosólica (ADH1-4) participa en el primer paso (la oxidación del retinol a retinaldehido) y que la retinaldehido deshidrogenasa citosólica (RALDH1-3) en la segunda etapa (oxidación del retinaldehido a AR). El metabolismo de retinol a retinaldehido en los tejidos no está restringido; ya que es un paso limitado y específico.
El origen local de los niveles elevados del AR en los mamíferos es desconocido. La RALDH1 se expresa abundantemente en tejidos adultos y probablemente es responsable de la baja del AR en los tejidos del cuerpo. La RALDH2 y 3 son las enzimas más eficientes y selectivas para la síntesis de AR, sin embargo, su localización y regulación en los adultos es desconocida. En este sentido, Nicole Spiegl y colegas (Blood. 2008 Nov; 112(9):3762-71) ofrecen nuevos y emocionantes datos que demuestran que a menudo un tipo especial de células, los granulocitos basófilos, expresan altos niveles de RALDH2 y, por tanto, representan un problema importante y fuente única de inmunomoduladores para el AR en las células sanguíneas. Además, presentan datos preliminares respecto a los basófilos sobre la regulación de RALDH2. La activación de los basófilos alergeno-dependiente induce a bajas concentraciones de RALDH2, mientras que la IL-3 no sólo induce al receptor del AR, sino que también activa fuertemente la expresión de RALDH2, así como la generación de AR.
Sin embargo, en particular en los tejidos, otras células basófilos también podrían contribuir a la formación de AR. Estudios recientes indican que las células dendríticas de ganglios linfáticos mesentéricos de ratón expresan constitutivamente ARNm de RALDH2 y producen ácido retinoico, regulando la función y las propiedades de las células B y T, puediendo participar en la inducción de tolerancia intestinal. Por otra parte, la mucosa del intestino y las células dendríticas en las placas de Peyer expresan con muy baja eficiencia la síntesis enzimática del AR, lo que sugiere que su formación en este sitio también puede depender de las altas concentraciones de vitamina A en los alimentos. Sugerencias similares se han hecho para la vitamina D3, forma activa generada localmente por las células dendríticas y células T, induciendo CCR10 en las células T y trasportándola hacia la piel. Por lo tanto, las vitaminas pueden "sentir" el sistema inmune local como una concentración de vitaminas específicas capaces de controlar la intensidad y el carácter de la respuesta inmune en un lugar específico. Para ejemplo, los metabolitos de la vitamina D atraen a poblaciones específicas de linfocitos a la piel, y los metabolitos de la vitamina A dirigen a los linfocitos a la mucosa gastrointestinal. Por lo tanto, la producción local de metabolitos de los alimentos ofrece un nuevo mecanismo para explicar por qué se producen reacciones de hipersensibilidad en determinados sitios del cuerpo.
En la actualidad, sólo se puede especular sobre las consecuencias de los resultados del grupo de Nicole Spiegl. Los autores presentan pruebas de que el AR derivado de basófilos no sólo actúan de una manera autocrina sobre los basófilos, sino que también en células vecinas, tales como las células T. Este AR polariza las células T humanas para producir citoquinas Th2, llamadas IL-4, e induce la expresión de los receptores de adhesión CD38 y la integrina alfa4/beta7, pudiendo orientar la inflamación hacia la mucosa. La IL-4 inducida por AR en las células T promueve la activación de los mastocitos, que aumenta a su vez la producción de IL-3, demostrando ser un importante desencadenante del AR para la formación de basófilos. Por consiguiente, la generación de AR podría ser un importante eslabón faltante en la comunicación entre los basófilos, los mastocitos, las células T y la inmunidad adquirida e innata como resultado de la respuesta inmune Th2 (figura 1).
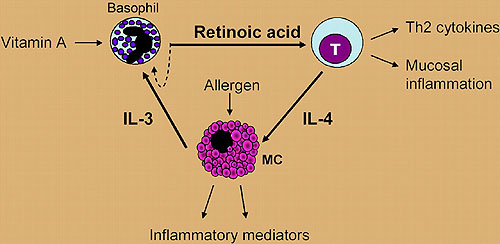
La producción local de ácido retinoico por basófilos en los sitios de inflamación alérgica podría aumentar la expresión génica de Th2, así como el fenotipo y las funciones de las células T, células B y los mastocitos. Esto apoya la idea de que la AR actúa como un mediador de la alergia en la mucosa.
Por otra parte, varias cuestiones importantes deben abordarse en futuros estudios. Por ejemplo, ¿qué otros factores endógenos o exógenos, además de IL-3, podrían regular la expresión de RALDH2 en los basófilos? ¿La expresión de RALDH2 es mayor en pacientes alérgicos? ¿Cuáles son los factores que conducen a la expresión de RALDH2 en las células dendríticas de los ganglios linfáticos mesentéricos? ¿La síntesis de AR en la mucosa depende de la vitamina A, lo cual debería ser medida por medios precisos? Sin embargo, los resultados de N. Spiegl y colaboradores sugieren que los basófilos son "agentes celulares" activados que se encuentran entre el medio ambiente alimenticio y el sistema inmunitario, que conducen a una baja de las respuestas Th2 en caso de deficiencia de vitamina A, y a un aumento del riesgo de alergia en respuesta a exceso de vitamina. Investigaciones básicas y epidemiológicas adicionales son necesarias para seguir apoyando esta “hipótesis de la vitamina”, junto con la ampliamente aceptada "hipótesis de la higiene", como una nueva explicación para el rápido aumento de las alergias y enfermedades autoinmunes en los países industriales.
Fuente bibliográfica
"Vitamin hypothesis": explanation for allergy increase?
Stephan C. Bischoff
University of Hohenheim, Department of Nutritional Medicine and Immunology
Blood. 2008 Nov; 112(9):3535-6


